Aktinische Keratosen
- Autor(en): Urspeter Masche
- pharma-kritik-Jahrgang 36
, Nummer 3, PK928
Redaktionsschluss: 6. Mai 2014
DOI: https://doi.org/10.37667/pk.2014.928 - PDF-Download der Printversion dieser pharma-kritik Nummer
Aktinische Keratosen sind Hautveränderungen, die als Folge einer kumulativen Exposition gegenüber UV-Strahlung entstehen. Man findet sie hauptsächlich bei älteren Menschen und an Hautstellen, die regelmässig dem Sonnenlicht ausgesetzt sind, das heisst an Kopf, Lippenrot, Hals, Vorderarmen und Händen. Besonders gefährdet sind Personen mit hellem Hauttyp und solche, die sich viel im Freien an der Sonne betätigen oder in einem Gebiet mit intensiver UV-Strahlung leben (z.B. Australien). Männer sind häufiger betroffen als Frauen, was sich unter anderem durch den Unterschied bei der Kopfbehaarung erklären lässt. Stark erhöht ist das Risiko bei einer Immunsuppression wie zum Beispiel nach Organtransplantation. Insgesamt kommen aktinische Keratosen sehr häufig vor: bei uns weisen mit zunehmendem Alter 20 bis 50% der Erwachsenen mindestens eine aktinische Keratose auf.
Aktinische Keratosen werden klinisch, unter Umständen mit Hilfe der Dermatoskopie diagnostiziert. Nur wenn die Diagnose unsicher bleibt, kann eine Biopsie geboten sein. Aktinische Keratosen präsentieren sich im Allgemeinen als hautfarbene bis rötlich-bräunliche Flecken, Papeln oder Plaques und mit einer rauhen, schuppenden Oberfläche. Von der Grösse und Fläche her gibt es sowohl kleine, wenige Millimeter messende Einzelläsionen als auch Veränderungen, die sich mehrere Zentimeter ausdehnen und weniger gut abgrenzbar sind. Von einer Feldkanzerisierung spricht man, wenn eine gesamte Region betroffen ist. Aktinische Keratosen können in verschiedenen Varianten und zum Beispiel auch in lichenoider, erythematöser oder pigmentierter Form auftreten. So kann die Differentialdiagnose unter anderem seborrhoische und andere Warzen, einen Morbus Bowen oder maligne Hauttumoren umfassen.(1)
Histologisch sind aktinische Keratosen gekennzeichnet durch einen Wechsel von Ortho- und Parakeratose, eine aufgehobene Architektur der Epidermis, eine Atypie der Keratinozyten und eine aktinische Elastose. Während man sie früher als Präkanzerose einstufte, betrachtet man sie heute als In-situ-Karzinome. In bis zu 10% der Fälle entwickelt sich aus einer aktinischen Keratose innerhalb von 10 Jahren ein invasives Plattenepithelkarzinom, auch als Spinaliom bezeichnet (die Plattenepithelkarzinome der Haut entstehen zu einem grossen Teil auf dem Boden einer aktinischen Keratose). Bei Immunsupprimierten ist dieses Risiko um das 100fache erhöht. Der Rest der aktinischen Keratosen bleibt stabil oder bildet sich sogar zurück. Zeichen, die den Verdacht auf ein invasives Karzinom lenken, sind die Grösse (Einzelläsion von mehr als 1 cm), Entzündungszeichen, eine Induration, rasche Grössenzunahme, Blutung oder Ulzeration.(2)
Da aktinische Keratosen nur ausnahmsweise Beschwerden verursachen (z.B. juckendes oder brennendes Gefühl), sind es meistens kosmetische Gründe, weshalb eine Entfernung gewünscht wird. Weil mit heutigen Methoden keine Voraussage möglich ist, wie wahrscheinlich der Übergang in ein invasives Karzinom ist, kann man auch aus medizinischer Sicht die Indikation für eine Entfernung grosszügig stellen. Ob grundsätzlich möglichst alle aktinischen Keratosen behandelt werden sollen oder ob es Fälle gibt, bei denen ein abwartendes Beobachten möglich ist, wird unter Fachleuten kontrovers diskutiert.(3)
Die Behandlung von aktinischen Keratosen unterteilt man in läsionsorientierte und feldorientierte Therapien. Bei den läsionsorientierten Therapien handelt es sich um chirurgisch-ablative Massnahmen, mit denen lediglich sichtbare Hautveränderungen entfernt werden. Unter feldorientierten Therapien versteht man Verfahren, mit denen man auf medikamentös-chemischem oder auf physikalischem Weg eine flächige Behandlung durchführt. Jede Methode hat Vor- und Nachteile. Welche gewählt wird, hängt von der Lokalisation und der Ausdehnung einer aktinischen Keratose sowie von weiteren Faktoren ab.
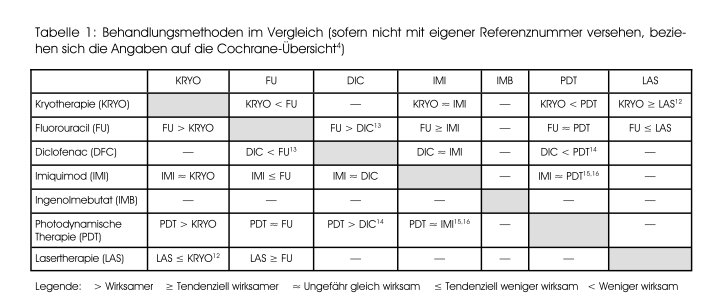
Eine systematische Übersicht der Cochrane-Gruppe hat sich mit diesen verschiedenen Behandlungsmethoden befasst.(4) Schlussfolgerungen aus dieser Analyse sind einerseits im Text aufgenommen, andererseits in der Tabelle 1 wiedergegeben.
Läsionsorientierte Therapien
Chirurgisch-ablative Methoden eignen sich hauptsächlich zur Behandlung von abgegrenzten Läsionen. Als Komplikationen können Pigmentveränderungen (vor allem Hypopigmentierung), Wundprobleme, Narbenbildung, Haarverlust und in seltenen Fällen Nervenschädigungen auftreten. Deshalb muss man bei Hautstellen, bei denen ein gutes kosmetisches Ergebnis angestrebt wird, unter Umständen von einer läsionsorientierten Therapie absehen.
Kürettage
Bei der Kürettage, die eine Lokalanästhesie erfordert, wird die aktinische Keratose mit scharfem Löffel, Kürette oder horizontal mit dem Skalpell weggeschabt – was auch eine histologische Untersuchung ermöglicht. Eine Kürettage bietet sich bei dicken, hyperkeratotischen Läsionen an. Die Methode ist nicht in kontrollierten Studien geprüft worden.
Kryotherapie
Für die Kryotherapie wird meistens flüssiger Stickstoff mit einer Temperatur von knapp −200 °C verwendet. Mit dieser Temperatur werden die Keratinozyten zerstört, während sich andere Zellen weniger kälteempfindlich zeigen. Der flüssige Stickstoff wird entweder auf die Läsion gesprayt oder mit einem Stäbchen direkt aufgetragen.
Die Kryotherapie ist eine kostengünstige und häufig durchgeführte Methode. Sie ist in klinischen Studien untersucht und kann, bei korrekter Technik, als sehr wirksam angesehen werden. Die Erfolgschancen steigen mit der Gefrierzeit: mit 5 Sekunden werden die aktinischen Keratosen in 40% der Fälle, mit 20 Sekunden in über 80% der Fälle entfernt.(5) Allerdings ist bei längerer Gefrierzeit mit mehr lokalen Nebenwirkungen zu rechnen.
Die Kryotherapie ist vor allem bei flachen und gut abgrenzbaren aktinischen Keratosen einsetzbar. Läsionen mit einer ausgeprägten Hyperkeratose zeigen sich gegenüber einer Kryotherapie weniger zugänglich und müssen eventuell zuerst debridiert werden.
Feldorientierte Therapien
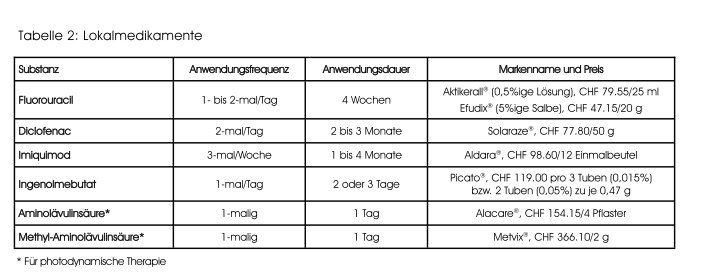
Bei feldorientierten Therapien wird ein grösserer Hautbezirk behandelt, womit auch subklinische Veränderungen erfasst werden können. Sie bestehen einerseits aus medikamentösen Lokalbehandlungen, andererseits aus physikalischen oder chemischen Methoden, mit denen man eine Oberflächenbehandlung («Resurfacing») durchführt. Eine Übersicht zu den in der Schweiz erhältlichen Lokalmedikamenten, die für die Behandlung einer aktinischen Keratose zugelassen sind, liefert Tabelle 2.
Feldorientierte Therapien führen allesamt zu einer mehr oder weniger starken Hautirritation, die sich in Rötung, Schwellung, Jucken, Brennen oder Krustenbildung äussern kann, bieten aber vom kosmetischen Endergebnis meist weniger Probleme.
Fluorouracil
Fluorouracil wird bei aktinischen Keratosen seit langem verwendet und gilt unter den medikamentösen Behandlungen als Richtschnur. Es wirkt zytostatisch, indem es die Thymidilat-Synthase blockiert und als «falsches» Pyrimidin in die DNS und RNS eingebaut wird. Fluorouracil wird in verschiedenen Konzentrationen angeboten. In der Schweiz gibt es eine 0,5%ige Lösung (in Kombination mit 10%iger Salicylsäure, Aktikerall®) sowie eine 5%ige Salbe (Efudix®).
Fluorouracil in 0,5%iger Konzentration beseitigt aktinische Keratosen erfolgreicher als Placebo. Die 4-wöchige Behandlung, für die eine «number needed to treat» (NNT) von 3,2 berechnet wurde, zeigte sich dabei als signifikant wirksamer als die 1- oder 2-wöchige Behandlung.(4) Zur Anwendung von Fluorouracil in 5%iger Konzentration existieren keine kontrollierten Placebostudien.
Die beiden Fluorouracil-Konzentrationen sind bislang nur marginal miteinander verglichen worden. Die niedrigere Konzentration scheint dabei ähnlich wirksam zu sein wie die höhere, jedoch lokal besser vertragen zu werden.
Fluorouracil ruft eine relativ starke Hautirritation hervor. Auf der Haut verwendetes Fluorouracil wird in geringer Menge resorbiert, was meistens keine Konsequenzen hat. Eine Ausnahme bilden Personen mit dem – sehr seltenen – Dihydropyrimidin-Dehydrogenase-Mangel (dem wichtigsten Enzym des Fluorouracil-Abbaus), bei denen eine systemische Toxizität auftreten kann.(6)Kontraindiziert ist auch eine gleichzeitige Therapie mit Brivudin (Brivex®).
Diclofenac
Diclofenac wird in Form eines 3%igen Gels (Solaraze®) zur Behandlung von aktinischen Keratosen angeboten. Das Präparat enthält zudem als Vehikel 2,5% Hyaluronsäure, welche die Wirkung von Diclofenac in der Epidermis unterstützt. Vermutlich beruht auch bei aktinischer Keratose der Effekt von Diclofenac auf der Hemmung der Zyklo oxygenase, mit daraus resultierender Verlangsamung der Zellteilung und Angiogenese.
Mehrere kontrollierte Studien haben gezeigt, dass 3%iges Diclofenac, zweimal pro Tag über 3 Monate angewendet, signifikant wirksamer ist als das Vehikel allein; die durchschnittliche Remissionsrate mit Diclofenac beträgt 40 bis 50%;7 als NNT wird ein Wert von 3,6 angegeben.(4)
Diclofenac verursacht eine vergleichsweise geringe Hautrötung. Dem steht als möglicher Nachteil die eher lange Behandlungsdauer gegenüber. Zudem kann Diclofenac eine Kontaktsensibilisierung verursachen.
Imiquimod
Imiquimod (Aldara®) wird als 5%ige Crème verwendet. Es weist immunmodulierende Eigenschaften auf, indem es sogenannte «Toll-like»-Rezeptoren aktiviert, wodurch die Produktion von Zytokinen, naiven T-Zellen, IFN-alpha und IFN-gamma stimuliert wird. Imiquimod ist zugelassen zur Behandlung von aktinischen Keratosen im Kopfbereich (das Behandlungsareal sollte 25 cm² nicht überschreiten).
Die Wirksamkeit von Imiquimod ist anhand von Placebostudien gut belegt. Mit einer 12- bis 16-wöchigen Behandlung (3-mal/Woche) liess sich in 50% der Fälle eine vollständige Abheilung erzielen; mit Placebo waren es 4,7% (NNT = 2,2). Über die optimale Behandlungsdauer herrschen verschiedene Meinungen: in der Produkteinformation werden 16 Wochen genannt; Fachleute raten jedoch zu einem kürzeren Zyklus von 4 Wochen. Imiquimod ist auch mit anderen Behandlungsmethoden verglichen worden, es handelt sich aber um Untersuchungen mit kleinen Kollektiven.(4)
Imiquimod ruft ebenfalls eine heftige lokale Entzündungsreaktion hervor, die für die Wirkung notwendig ist. Imiquimod ist in seltenen Fällen mit systemischen Nebenwirkungen in Zusammenhang gebracht worden; beschrieben sind hauptsächlich grippeartige Beschwerden, Übelkeit, Durchfall, Arthralgien und Hautreaktionen.(8)
Ingenolmebutat
Ingenolmebutat (Picato®), ein neu erhältlicher Wirkstoff, wird aus dem Pflanzensaft der Gartenwolfsmilch extrahiert. Der Wirkungsmechanismus ist nicht vollständig geklärt. Man nimmt an, dass die Substanz einerseits zu einem Zelltod der proliferierenden dysplastischen Keratinozyten führt, andererseits via Aktivierung der Proteinkinase-C-delta die Produktion von Zytokinen anregt. Ingenolmebutat steht als Gel in 0,015%- und 0,05%iger Konzentration zur Verfügung (die niedrigere ist am Kopf, die höhere an Rumpf und Extremitäten anzuwenden).
Ingenolmebutat wurde in vier Doppelblindstudien mit Placebo verglichen, die in einer Publikation als «gepoolte» Analyse zusammengefasst sind. Bei der Evaluation nach knapp 2 Monaten waren die aktinischen Keratosen mit dem 0,015%igen Gel am Kopf in 42,2% der Fälle vollständig verschwunden (Placebo 3,7%), mit dem 0,05%igen Gel an Stamm und Extremitäten in 34,1% der Fälle (Placebo 4,7%).(9)
Die Behandlung mit Ingenolmebutat dauert sehr kurz: das 0,015%ige Gel am Kopf wird an drei, das 0,05%ige an den anderen Körperstellen an zwei aufeinanderfolgenden Tagen aufgetragen. Ingenolmebutat kann zu einer starken Lokalreaktionen führen.
Ein Zusatznutzen von Ingenolmebutat wird von einem deutschen Fachgremium allerdings in Abrede gestellt, da Direktvergleiche mit anderen Behandlungsmethoden fehlen.(10)
Photodynamische Therapie
Bei der photodynamischen Therapie wird die aktinische Keratose mit einer photosensibilisierenden Substanz behandelt (unter Okklusivbedingungen über einige Stunden). Anschliessend erfolgt eine Phototherapie mit Licht von spezifischer Wellenlänge.
Als photosensibilisierende Substanzen dienen Aminolävulinsäure, die es als Pflaster in einer Dosierung von 8 mg/4 cm² gibt (Alacare®), und Methyl-Aminolävulinsäure, die als Crème in einer Konzentration von 160 mg/g angeboten wird (Metvix®).
Aminolävulinsäure ist Ausgangsstoff für die Häm-Synthese und wird zu lichtaktivem Protoporphyrin IX umgewandelt. Durch Bestrahlung mit Licht von geeigneter Wellenlänge wird Energie von Protoporphyrin IX auf Sauerstoffmoleküle übertragen, woraus sich Radikale bilden, die im Zielgewebe den Zelltod fördern. Dies geschieht in malignen Hautzellen in weit höherem Ausmass als in nicht-erkrankten. Verwendet werden Blau- oder Rotlicht. Das Blaulicht besitzt die Wellenlänge, bei der das Absorptionsspektrum der Porphyrine eine Spitze zeigt, während das Rotlicht tiefer, das heisst bis zu 6 Millimetern, in die Haut einzudringen vermag. Als Lichtquellen können Laser- oder andere Lampen verwendet werden.
Die photodynamische Therapie ist in Placebostudien eingehend getestet worden. So lassen sich mit 1 oder 2 Sitzungen einer photodynamischen Therapie aktinische Keratosen signifikant besser entfernen als mit Placebo, wobei sich die NNT um 2 bewegt.(4) Aminolävulinsäure und Methyl-Aminolävulinsäure sind nur in geringem Mass miteinander verglichen worden; ein Unterschied konnte bislang nicht dokumentiert werden.
Die Bestrahlung bei der photodynamischen Therapie kann mit brennenden oder stechenden Schmerzen einhergehen, weshalb eine effiziente Kühlung gewährleistet sein sollte.
Oberflächenbehandlungen («Resurfacing»)
Bei der Dermabrasion werden die oberen Schichten der Haut mit einem rotierenden Instrument abgeschliffen. Die Reepithelialisierung erfolgt nach 7 bis 10 Tagen. Die Methode spielt bei aktinischen Keratosen eine untergeordnete Rolle.
Bei der Laserbehandlung werden mit energiereichem Licht die Zellen der oberen Hautschichten durch Hitze verdampft. Sie scheint mindestens so wirksam zu sein wie eine Therapie mit Fluorouracil, wird aber von den Fachleuten unterschiedlich eingestuft.
Mit ätzenden Mitteln kann ein chemisches Peeling durchgeführt werden, was ebenfalls eine Zerstörung der oberen Hautschichten hervorruft. Die Tiefe der Nekrose hängt von der verwendeten Substanz und deren Konzentration ab. Am häufigsten eingesetzt wird Trichloressigsäure; sie hat sich in einer Studie als gleich wirksam gezeigt wie Fluorouracil.
Oberflächenbehandlungen sind in kontrollierten Studien erst wenig untersucht. Nachteilig ist auch, dass sie spezielle Ausrüstungen benötigen bzw. in ihrer Anwendung Fachwissen und Übung voraussetzen.
Schlussfolgerungen
Aktinische Keratosen zählen zu den typischen Sonnenschäden, die mit unserer Lebensweise zusammenhängen, so dass man sich als Prophylaxe an die gängigen Hautschutz-Empfehlungen halten sollte (Meiden intensiver Sonneneinstrahlung, Anwendung von Sonnenschutzmitteln, Tragen von Kopfbedeckungen, Verzicht auf Solarium-Besuche). Ein konsequenter Sonnenschutz reduziert nicht nur die Entstehung von neuen aktinischen Keratosen, sondern führt auch zu einer Reduktion bereits vorhandener Läsionen.
Aktinische Keratosen werden als In-situ-Karzinom eingestuft, die in einem gewissen Prozentsatz in invasive Plattenepithelkarzinome übergehen – weshalb ein aktives Vorgehen in Form einer Behandlung oder regelmässiger Kontrollen gerechtfertigt ist.
Von den verschiedenen Methoden, mit denen sich aktinische Keratosen behandeln lassen, besitzt keine einen klaren Vorteil; auch bezüglich Wirksamkeit sind keine eklatanten Unterschiede zu erkennen. Deshalb muss über die geeignete Variante individuell entschieden werden, abhängig von der Morphologie der Läsion, vom Alter und den Wünschen der betroffenen Person sowie von den Kenntnissen und der Ausrüstung der behandelnden Fachperson.
Da kein Verfahren einen 100%igen Therapieerfolg garantiert, braucht es manchmal eine wiederholte Behandlung, um eine aktinische Keratose dauerhaft zu entfernen. Möglicherweise lassen sich die Erfolgschancen mit Kombinations- oder sequentiellen Therapien verbessern, die zwei (oder mehr) verschiedene Methoden umfassen. Kombina tionsbehandlungen sind zwar nur wenig systematisch untersucht, scheinen aber im klinischen Alltag nicht unüblich zu sein.(11)
Alle Behandlungen führen zu lokalen Nebenwirkungen, die jedoch meistens wieder verschwinden. Obschon vorübergehend, werden sie zuweilen als verunstaltend erlebt und von den Betroffenen schlecht akzeptiert. Bleibende Veränderungen rufen am ehesten die chirurgisch-ablativen Methoden zum Beispiel in Form von Hypopigmentation oder Narben hervor.
Literatur
- 1) Rossi R et al. Int J Dermatol 2007; 46: 895-904
- 2) Quaedvlieg PJ et al. Eur J Dermatol 2006; 16: 335-9
- 3) Schmitt AR, Bordeaux JS. Clin Dermatol 2013; 31: 712-7
- 4) Gupta AK et al. Cochrane Database Syst Rev 2012; 12: CD004415
- 5) McIntyre WJ et al. Am Fam Physician 2007; 76: 667-71
- 6) Ceilley RI. J Dermatolog Treat 2012; 23: 83-9
- 7) Deutsche Dermatologische Gesellschaft. Leitlinie zur Behandlung der aktinischen Keratosen (http://goo.gl/hkdARi)
- 8) Santos-Juanes J et al. Dermatology 2011; 222: 109-12
- 9) Lebwohl M et al. N Engl J Med 2012; 366: 1010-9
- 10) Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen; Ingenolmebutat – Nutzenbewertung (http://goo.gl/VKcjer)
- 11) Del Rosso JQ. Cutis 2011; 88 (Suppl 1): 1-8
- 12) Zane C et al. Br J Dermatol 2014. doi: 10.1111/bjd.12847 [Epub ahead of print]
- 13) Segatto MM et al. An Bras Dermatol 2013; 88: 732-8
- 14) Zane C et al. Br J Dermatol 2014. doi: 10.1111/bjd.12844 [Epub ahead of print]
- 15) Serra-Guillén C et al. Br J Dermatol 2011; 164: 429-33
- 16) Serra-Guillén C et al. J Am Acad Dermatol 2012; 66: e131-7
Standpunkte und Meinungen
- Es gibt zu diesem Artikel keine Leserkommentare.
Copyright © 2024 Infomed-Verlags-AG
PK928
Verwandte Artikel
LoginGratisbuch bei einem Neuabo!
pharma-kritik abonnieren
-
Jahrgang 45 / 2023
Jahrgang 44 / 2022
Jahrgang 43 / 2021
Jahrgang 42 / 2020
Jahrgang 41 / 2019
Jahrgang 40 / 2018
Jahrgang 39 / 2017
Jahrgang 38 / 2016
Jahrgang 37 / 2015
Jahrgang 36 / 2014
Jahrgang 35 / 2013
Jahrgang 34 / 2012
Jahrgang 33 / 2011
Jahrgang 32 / 2010
Jahrgang 31 / 2009
Jahrgang 30 / 2008
Jahrgang 29 / 2007
Jahrgang 28 / 2006
Jahrgang 27 / 2005
Jahrgang 26 / 2004
Jahrgang 25 / 2003
Jahrgang 24 / 2002
Jahrgang 23 / 2001
Jahrgang 22 / 2000
Jahrgang 21 / 1999
Jahrgang 20 / 1998
Jahrgang 19 / 1997
Jahrgang 18 / 1996
Jahrgang 17 / 1995
Jahrgang 16 / 1994
Jahrgang 15 / 1993
Jahrgang 14 / 1992
Jahrgang 13 / 1991
Jahrgang 12 / 1990
Jahrgang 11 / 1989
Jahrgang 10 / 1988
Kennen Sie "100 wichtige Medikamente" schon?
Die Liste der 100 Medikamente sehen Sie auf der Startseite von 100 Medikamente.