Bisphosphonate
- Autor(en): Urspeter Masche
- Reviewer: Marius Kraenzlin, Martin Pecherstorfer, Urs Strebel, Beat Thürlimann
- pharma-kritik-Jahrgang 28
, Nummer 5, PK31
Redaktionsschluss: 30. Oktober 2006
DOI: https://doi.org/10.37667/pk.2006.31 - PDF-Download der Printversion dieser pharma-kritik Nummer
Übersicht
Bisphosphonate leiten sich chemisch von den Pyrophosphaten ab, die durch Kondensation von zwei Phosphaten entstehen und bei denen die beiden Phosphoratome über ein Sauerstoffatom miteinander verbunden sind. Bei den Bisphosphonaten hingegen bildet ein Kohlenstoffatom die Brücke, womit sie vor einer Hydrolyse geschützt sind. Die Affinität zum Knochengewebe vermittelnd, ist die Dreiergruppe aus einem Kohlenstoffund zwei Phosphoratomen entscheidend für die biologische Aktivität der Bisphosphonate. Zusätzliche Eigenschaften werden durch die beiden anderen Seitengruppen des Kohlenstoffatoms bestimmt: wenn die eine aus einer Hydroxylgruppe besteht, verbessert sich die Bindung an Hydroxylapatit, und wenn die andere ein Stickstoffatom enthält, nimmt die Potenz des Bisphosphonates zu. Alle neueren Bisphosphonate besitzen eine stickstoffhaltige Seitengruppe und werden deshalb auch als Aminobisphosphonate bezeichnet.
Die klinisch wichtigste Wirkung der Bisphosphonate ist die Hemmung der Osteoklasten bzw. der Knochenresorption, die auch für den hypokalzämischen Effekt verantwortlich ist. Die Hemmung der Osteoklasten beruht auf verschiedenen Mechanismen. Die weniger potenten, keinen Stickstoff enthaltenden Bisphosphonate werden in Strukturanaloge von Adenosin- Triphosphat (ATP) eingebaut, wodurch ATP-abhängige Enzyme gehemmt und die Osteoklasten geschädigt werden. Aminobisphosphonate dagegen greifen in den Mevalonsäure-Abbau ein, indem sie über eine Enzymhemmung die Synthese von Proteinen unterbrechen, die für die Osteoklastenfunktion wichtig sind.(1) Mit der Hemmung der Osteoklasten überwiegt zunächst die Aktivität der Osteoblasten, was sich in einer Zunahme des Mineralgehaltes des Knochens (Knochendichte) äussert ; mit der Zeit nimmt dann aber als eine indirekte Wirkung der verminderten Knochenresorption auch die Osteoblasten- Aktivität und Knochenneubildung ab.(2)
Bisphosphonate sind starke Säuren und werden in Form von Salzen verabreicht. Sie werden nach oraler Verabreichung schlecht resorbiert und weisen in der Regel eine biologische Verfügbarkeit von weniger als 2% auf. Wenn sie zusammen mit Kalzium oder anderen bivalenten Kationen eingenommen werden, wird die Aufnahme zusätzlich beeinträchtigt. Oral sollten Bisphosphonate deshalb immer auf nüchternen Magen und nur mit Leitungswasser eingenommen werden, am besten mindestens 30 bis 60 Minuten vor dem Frühstück. Bisphosphonate werden nicht metabolisiert und verschwinden relativ rasch aus dem Kreislauf, indem ungefähr die eine Hälfte über die Nieren ausgeschieden und die andere im Knochen abgelagert wird. Im Knochen bleiben die Bisphosphonate über Monate bis Jahre gespeichert, weshalb sie in langen Dosierungsintervallen von Wochen bis Monaten verabreicht werden können.
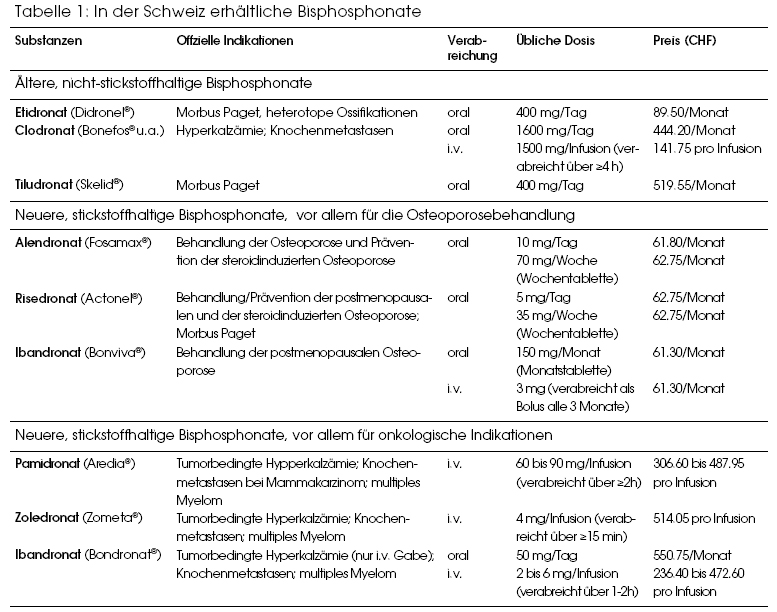
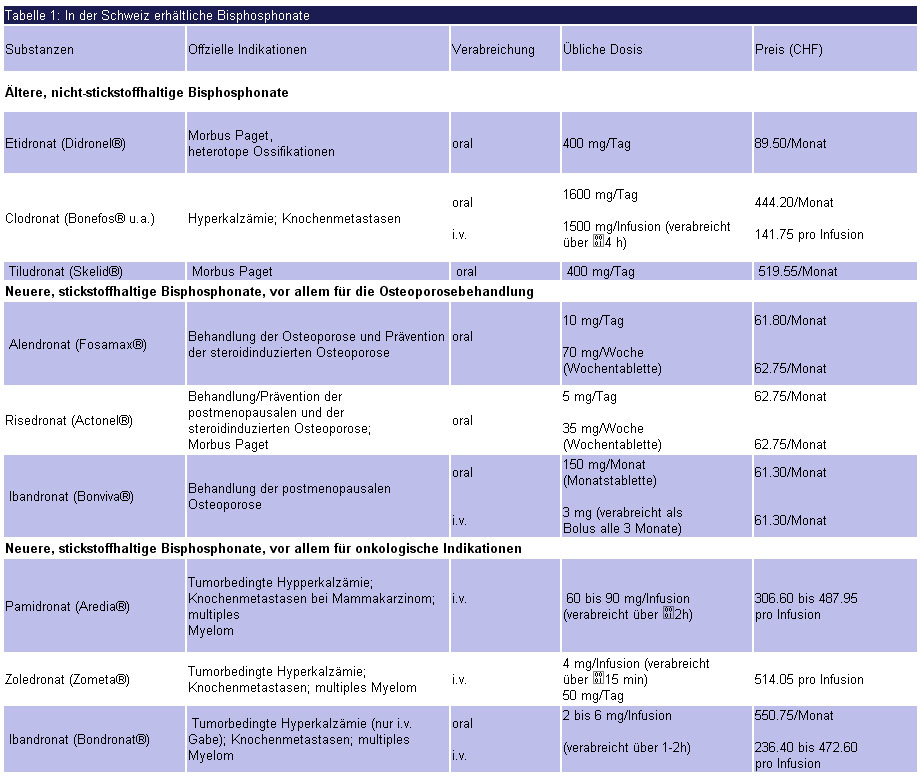
Aufgrund ihrer hemmenden Wirkung auf die Osteoklasten gelten Bisphosphonate heute bei verschiedenen Knochenerkrankungen als Therapie der Wahl. Dazu gehören die Osteoporose, der Knochenbefall bei malignen Tumoren und die tumorbedingte Hyperkalzämie. Auf die Rolle der Bisphosphonate bei diesen häufigen Krankheiten wird unten detaillierter eingegangen. Daneben werden Bisphosphonate auch bei Morbus Paget, Osteogenesis imperfecta oder dem SAPHO-Syndrom eingesetzt. Ausser Ibandronat, das unter dem Namen Bonviva® für die Osteoporose und unter dem Namen Bondronat® für onkologische Leiden auf dem Markt ist, werden die verschiedenen Bisphosphonate nicht bei allen potentiellen Indikationen verwendet. Dies hat weniger mit pharmakologischen Gründen zu tun – grundsätzlich wirken alle Bisphosphonate gleich –, sondern mehr mit den spezifischen Interessen der Herstellerfirmen. Eine Übersicht zu den in der Schweiz erhältlichen Bisphosphonaten mit ihren Markennamen liefert. Tabelle
Wichtigste Nebenwirkungen sind bei den oral verabreichten Bisphosphonaten gastrointestinale Beschwerden wie Sodbrennen, Bauchschmerzen, Übelkeit, Erbrechen oder Diarrhoe; es können selten auch Ösophagusulzera oder -perforationen und Blutungen vorkommen. Wegen der direkten reizenden Wirkung auf die Ösophagusschleimhaut sollen Bisphosphonate mit aufrechtem Oberkörper eingenommen werden, ohne dass man sich anschliessend wieder hinlegt. Bei ungenügender Versorgung mit Kalzium und Vitamin D kann, vor allem während des ersten Behandlungsmonats, eine vorübergehende, klinisch meist nicht relevante Hypokalzämie auftreten. Ferner wurden entzündliche Augenreaktionen (Iritis, Uveitis, Konjunktivitis), Hautausschläge und Leberenzymerhöhungen beobachtet.
Bei den intravenös verabreichten Bisphosphonaten stehen andere Probleme im Vordergrund. Bei den Aminobisphosphonaten treten in 5 bis 10% der Fälle 24 bis 48 Stunden nach Infusion Fieber und andere grippeartige Symptome auf, begleitet von Veränderungen im Blut, die einer Akutphasenreaktion ähneln. Nach intravenöser Verabreichung kann sich auch die Nephrotoxizität der Bisphosphonate bemerkbar machen; meistens äussert sie sich in einer Verschlechterung der Nierenfunktion, es kann sich aber auch ein Nierenversagen zum Beispiel aufgrund einer Tubulusnekrose entwickeln. Renale Nebenwirkungen sind abhängig von der Dosis bzw. Spitzenkonzentration, weshalb das Risiko mit der Infusionsgeschwindigkeit steigt. Beschrieben wurden sie bislang bei Pamidronat (Aredia®) und vor allem bei Zoledronat (Zometa®). Bei eingeschränkter Nierenfunktion ist bei allen intravenösen Anwendungen Vorsicht geboten.
Eine in den letzten Jahren bekannt gewordene Langzeitkomplikation von Bisphosphonaten sind Kieferknochennekrosen, die sich nach zahnärztlichen Eingriffen oder spontan – in diesem Fall vor allem bei Zahnprothesen – entwickeln. Klinisch manifestieren sie sich als freiliegender, abgestorbener Knochen im Bereich von Mandibula oder Maxilla. In einzelnen Fällen wurden auch an anderen Orten Nekrosen hervorgerufen, so dass man von einer systemischen Nebenwirkung ausgeht, die überall auftreten kann (falls die Betroffenen genügend lange leben). Knochennekrosen scheinen eine auf Aminobisphosphonate beschränkte Nebenwirkung zu sein; in über 90% der Fälle wurden sie durch intravenös verabreichtes Pamidronat oder Zoledronat verursacht und in den restlichen Fällen durch oral verabreichtes Alendronat (Fosamax®) oder Risedronat (Actonel®). Kieferknochennekrosen beobachtete man bislang bei bis zu 10% der onkologischen Patienten und Patientinnen, nach einer durchschnittlichen Behandlungsdauer von einem Jahr. Es wird deshalb geraten, dass vor einer längerfristigen intravenösen Bisphosphonat-Therapie immer eine zahnärztliche Untersuchung stattfindet; zudem sollten während der Behandlung eine gute Zahnpflege eingehalten und Zahnextraktionen oder ähnliche invasive Eingriffe möglichst vermieden werden.(3,4)
Osteoporose
Mit Bisphosphonaten lässt sich bei allen Formen der Osteoporose eine signifikante Zunahme der Knochendichte erreichen. Da die Knochendichte indessen nur einer von mehreren Faktoren ist, die zum Knochenbruch-Risiko beitragen, reicht sie nicht für eine umfassende Beurteilung der Wirksamkeit eines Bisphosphonats, sondern es sollte immer auch der Einfluss auf die Frakturinzidenz untersucht werden. In die gleiche Richtung zielt, dass die Indikation für eine Bisphosphonat-Therapie nicht allein vom Ergebnis einer Knochendichtemessung, sondern mehr von der Einschätzung des globalen Frakturrisikos abgeleitet werden soll.
In den klinischen Studien wurden die Bisphosphonate in der Regel zusammen mit Calcium und Vitamin D verordnet. Heute werden auch Präparate mit entsprechenden fixen Kombinationen angeboten, in der Schweiz zum Beispiel Alendronat plus Vitamin D (Fosavance®).
Postmenopausale Osteoporose
Die bei der postmenopausalen Osteoporose am besten untersuchten Bisphosphonate sind Alendronat und Risedronat. Die Anwendung dieser beiden Substanzen ist als gleichwertig zu betrachten, solange es keine Direktvergleiche gibt, in denen die Frakturrate primärer Endpunkt war. Bei Frauen, bei denen gemäss Densitometrie keine schwere Osteopenie oder keine Osteoporose vorliegt (Primärprävention), liess sich das Frakturrisiko durch Alendronat oder Risedronat nicht verändern. Dagegen führen Alendronat oder Risedronat bei Frauen im Alter von bis zu 80 Jahren, bei denen aufgrund von Densitometrie oder bereits erlittener Fraktur von einer Osteoporose auszugehen ist (Sekundärprävention bzw. Therapie), zu einer signifikanten Verminderung von vertebralen und nicht-vertebralen Frakturen (wobei bei den Wirbelfrakturen in der Regel die Inzidenz der radiologischen und nicht der klinisch manifesten erfasst wurde).(5,6) Am ausgeprägtesten war die Reduktion des Frakturrisikos bei Frauen mit vorbestehenden Wirbelfrakturen: in diesem Kollektiv wurde das Absolutrisiko einer weiteren vertebralen Fraktur um 5,0% bis 10,9% gesenkt, was einer «Number needed to treat» (NNT) zwischen 9 und 20 entspricht. Deutlich weniger effizient sind Bisphosphonate bei der Verhütung von nicht-vertebralen Frakturen bzw. bei Frauen, die gemäss Densitometrie zwar eine Osteopenie oder Osteoporose, jedoch noch keine Frakturen haben. In diesen Fällen wird das absolute Frakturrisiko höchstens um etwa 3% vermindert. Die geringste prophylaktische Wirkung besteht gegenüber Femurfrakturen, wo die Risikoreduktion bestenfalls 1,3% beträgt (NNT = 77) – was auch darauf hinweist, dass bei Femurfrakturen extraossäre Faktoren eine ganz wesentliche Rolle spielen.(7-9)
In allen Studien, in denen sich eine Senkung der Frakturrate nachweisen liess, wurden Alendronat und Risedronat täglich verabreicht. Es ist heute üblich, die beiden Substanzen mit einem längeren Dosierungsintervall in Form von Wochentabletten zu verordnen, was eine bessere gastrointestinale Verträglichkeit und Compliance erwarten lässt. Mit der wöchentlichen Gabe wird eine vergleichbare Zunahme der Knochendichte erreicht wie mit der täglichen. Obschon durch Studien nicht definitiv abgesichert, geht man von der plausiblen Annahme aus, dass dies auch eine entsprechende Senkung der Frakturrate bedeutet.(10)
In geringerem Umfang gibt es auch Daten zu anderen Bisphosphonaten. Mit Etidronat (Didronel®) oder Clodronat (Bonefos® u.a.) lässt sich zwar das Risiko von Wirbelfrakturen, jedoch nicht dasjenige von anderen Frakturen reduzieren.(11) Ibandronat (Bonviva®) ist ein neueres Bisphosphonat, das einmal monatlich oral oder alle drei Monate intravenös verabreicht wird. Bei beiden Verabreichungsarten ist die Frakturverhütung noch nicht direkt dokumentiert, und die Zulassung stützt sich auf den Nachweis einer Knochendichtezunahme, die gleichartig ist wie bei einer täglichen Einnahme von 2,5 mg Ibandronat (bei der gezeigt ist, dass sie zumindest Wirbelfrakturen zu verhindern hilft).(12,13)
Die optimale Dauer einer Bisphosphonat-Behandlung ist nicht definiert. In vielen Fällen stellt sich konsequenterweise die Frage einer lebenslangen Therapie. Indessen wurden die Bisphosphonate in den Studien, in denen man eine Frakturverminderung nachwies, maximal 5 Jahre verabreicht. Daten, die klare Aussagen über einen zeitlich darüber hinausgehenden Nutzen erlauben würden, fehlen. Zudem sind Bedenken, dass Bisphosphonate auf die Dauer am Knochen zu Mikroschäden und einer wieder zunehmenden Brüchigkeit führen, noch nicht aus dem Weg geräumt.(14) Dementsprechend gehen die Meinungen selbst der Fachleute auseinander, ob man bei einem unveränderten, erhöhten Frakturrisiko nach 5 Jahren mit der Behandlung weiterfahren oder aufhören soll.(7,10)
Osteoporose beim Mann
Bei der Osteoporose des Mannes sind Bisphosphonate erst wenig untersucht worden. In der einzigen aussagekräftigen Studie wurde Alendronat (10 mg/Tag) bei 241 Männern mit einer Wirbelfraktur oder einer Osteopenie (T-Wert P 2) während zwei Jahren mit Placebo verglichen. Dabei erreichte man mit dem Bisphosphonat eine Reduktion der vertebralen Frakturen von 7,1% auf 0,8% und der nicht-vertebralen Frakturen von 5,3% auf 4,1%.(15)
Steroidinduzierte Osteoporose
Bisphosphonate können dem Knochenabbau unter Kortikosteroiden entgegenwirken, wobei auch hier zu Alendronat und Risedronat die meisten Daten vorliegen. Zum Teil konnte in diesen Studien eine Reduktion von Wirbelfrakturen gezeigt werden, allerdings basiert dieser Nachweis auf Posthoc-Analysen. Bei allen Studien war die Kollektivgrösse zu klein, um die Frakturrate als primären Endpunkt zu bestimmen. Deshalb ist eine Aussage über einen frakturverhütenden Effekt bei der steroidinduzierten Osteoporose weniger zuverlässig als bei der postmenopausalen.(16)
Onkologische Indikationen
Multiples Myelom und Knochenmetastasen bei soliden Tumoren
Gemäss einer Metaanalyse profitieren Personen, die an einem multiplen Myelom oder Knochenmetastasen infolge eines Mamma- oder Prostatakarzinoms erkrankt sind, von einer regelmässigen Bisphosphonat-Verabreichung alle drei bis vier Wochen. So vermindern Bisphosphonate, sofern sie mindestens ein halbes bis ganzes Jahr verabreicht werden, signifikant das Risiko von Wirbel- und anderen Frakturen, einer Hyperkalzämie sowie die Wahrscheinlichkeit, dass eine Radiotherapie oder ein orthopädischer Eingriff nötig wird (mit «Odds Ratios» zwischen 0,54 und 0,69). Ebenfalls, jedoch nicht signifikant, wird das Auftreten von Rückenmarkskompressionen reduziert. Leichte Abweichungen ergeben sich, wenn man die einzelnen Krankheiten isoliert analysiert. Beim multiplen Myelom ist der Unterschied gegenüber der Kontrollgruppe einzig bei den vertebralen Frakturen signifikant, beim Mammakarzinom – gerade umgekehrt – bei allen Endpunkten mit Ausnahme der Wirbelfrakturen und beim Prostatakarzinom nur bei der Gesamtzahl aller Frakturen (vertebrale und nicht-vertebrale kombiniert).(17) In einer Studie, die noch nicht in dieser Metaanalyse aufgeführt ist, wurden skelettale Ereignisse auch bei Knochenmetastasen infolge anderer Karzinome (z.B. Bronchus- und Nierenkarzinome) reduziert; der Unterschied gegenüber der Kontrollgruppe war allerdings nicht signifikant, möglicherweise weil die mediane Überlebenszeit zu kurz war (18) – womit sich aber auch der Einsatz von Bisphosphonaten bei solchen Tumoren generell in Frage stellen lässt.
Bei den in der Metaanalyse zusammengeführten Substanzen handelt es sich in erster Linie um oral verabreichtes Clodronat sowie intravenös verabreichtes Pamidronat und Zoledronat. In direkten Vergleichen zwischen Pamidronat und Zoledronat liess sich bei den primären Endpunkten kein signifikanter Unterschied nachweisen. Bei anderen Tumoren als dem multiplem Myelom oder Mammakarzinom ist der Einfluss auf skelettale Ereignisse nur mit Zoledronat untersucht.
Ibandronat ist in der Metaanalyse noch nicht berücksichtigt. Geprüft wurde es erst beim Mammakarzinom, und zwar sowohl oral (50 mg/Tag) als auch intravenös (6 mg/Infusion); dabei beobachtete man als signifikanten Effekt eine Verminderung von Wirbelfrakturen (nur intravenöse Gabe) und von Komplikationen, die in eine Bestrahlung mündeten.(19)
Es gibt etliche Studien, die darauf hinweisen, dass Bisphosphonate bei tumorbefallenen Knochen nicht nur skelettale Ereignisse verhüten, sondern auch schmerzlindernd wirken und damit andere analgetische Massnahmen ergänzen können.(20)
Tumorbedingte Hyperkalzämie
Intravenös verabreichte Bisphosphonate gelten als wirksamste Substanzen bei der tumorbedingten Hyperkalzämie. Eine hierzu publizierte systematische Übersicht lässt sich wie folgt zusammenfassen: Mit Bisphosphonaten wird signifikant häufiger ein normaler Kalziumwert erreicht als mit Placebo oder anderen Substanzen; die Wirkung auf den Kalziumspiegel ist vermutlich dosisabhängig; am meisten untersucht ist Pamidronat, das sich etwas wirksamer erwies als Etidronat, aber gleich wirksam wie hochdosiertes Clodronat.(17) Von den neueren Bisphosphonaten, die in dieser Übersicht nicht aufgenommen sind, scheint Zoledronat gemäss zwei zusammengefassten Doppelblindstudien etwas wirksamer zu sein als Pamidronat (es lässt sich allerdings bemängeln, dass der kalziumsenkende Effekt der Rehydratation – eine der üblichen wichtigen Erstmassnahmen – für die Analyse ausser Acht gelassen wurde).(21) Ibandronat scheint gemäss einer offen geführten Studie etwa ebenbürtig zu Pamidronat zu sein.(22)
Schlussfolgerungen
Bisphosphonate zählen heute bei der Osteoporose und bei tumorbedingten Knochenerkrankungen zu den Medikamenten erster Wahl. Bei der Osteoporose ist eine frakturverhütende Wirkung einzig bei der postmenopausalen Form gut belegt; bei allen anderen Formen beruht sie mehrheitlich auf einem Analogieschluss, den man anhand der Knochendichtezunahme zieht. Alendronat und Risedronat sind die beiden Substanzen, mit denen man bei der Osteoporose am meisten Erfahrungen besitzt. Ibandronat, das aufgrund des langen Dosierungsintervalls als attraktive Alternative erscheint, ist in Bezug auf die frakturvermindernde Wirkung weit weniger dokumentiert.
Bei malignen Erkrankungen mit Knochenbefall lässt sich mit Bisphosphonaten – wie es vor allem beim multiplen Myelom und Mammakarzinom gezeigt ist – das Risiko von skelettalen Komplikationen vermindern. Auch für die tumorbedingte Hyperkalzämie eignen sich Bisphosphonate. Bei den onkologischen Indikationen werden Bisphosphonate meistens intravenös verabreicht. Dabei scheint Zoledronat – als zwar schnell infundierbares, aber vergleichsweise auch teures Bisphosphonat – ältere Substanzen zu verdrängen, obschon ein besseres Nutzen-Risiko-Profil nicht klar zu erkennen ist. Es fällt insbesondere auf, dass die Berichte zu schweren Bisphosphonat- Nebenwirkungen (Nierenversagen, Osteonekrosen) deutlich zugenommen haben, seit vermehrt die potenteren Substanzen eingesetzt werden. Um solchen Nebenwirkungen vorzubeugen, raten Fachleute zum Teil, dass man das «offizielle» Dosierungsintervall von rund 1 Monat auf 3 bis 6 Monate verlängert, sobald sich die Tumorkrankheit stabilisiert hat. Das Problem der Kieferknochennekrosen erinnert auch daran, dass Bisphosphonate möglicherweise doch unerwünschte Langzeitwirkungen am Knochen haben (ähnlich der Fluorose).
Literatur
- 1) Licata AA. Ann Pharmacother 2005; 39: 668-77
- 2) Meier C et al. Schweiz Med Forum 2006; 6: 735-44
- 3) Woo SB et al. Ann Intern Med 2006; 144: 753-61
- 4) Migliorati CA et al. Lancet Oncol 2006; 7: 508-14
- 5) Cranney A et al. Endocr Rev 2002; 23: 508-16
- 6) Cranney A et al. Cochrane Database Syst Rev 2003; 4: CD004523
- 7) http://www.sign.ac.uk/pdf/sign71.pdf
- 8) Kraenzlin ME et al. Schweiz Med Forum 2006; 6: 712-7
- 9) Boonen S et al. Osteoporos Int 2005; 16: 1291-8
- 10) http://www.lutherhaus.de/osteo/leitlinien-dvo/PDFs/Langfassung%20DVO%20Leitlinie%2011-05-06.pdf
- 11) Mosekilde L et al. Clin Evid 2006; 15: 1543-60
- 12) Anon. Med Lett Drugs Ther 2005; 47: 35-6
- 13) Anon. Med Lett Drugs Ther 2006; 48: 68-9
- 14) Seeman E, Delmas PD. N Engl J Med 2006; 354: 2250-61
- 15) Orwoll E et al. N Engl J Med 2000; 343: 604-10
- 16) http://www.rcplondon.ac.uk/pubs/books/glucocorticoid/Glucocorticoid.pdf
- 17) Ross JR et al. Health Technol Assess 2004; 8: 1-176
- 18) Rosen LS et al. J Clin Oncol 2003; 21: 3150-7
- 19) McCormack PL, Plosker GL. Drugs 2006; 66: 711-28
- 20) Wong R, Wiffen PJ. Cochrane Database Syst Rev 2002; 2: CD002068
- 21) Major P et al. J Clin Oncol 2001; 19: 558-67
- 22) Pecherstorfer M et al. Support Care Cancer 2003; 11: 539-47
Standpunkte und Meinungen
- Es gibt zu diesem Artikel keine Leserkommentare.
Copyright © 2024 Infomed-Verlags-AG
PK31
Verwandte Artikel
Gratisbuch bei einem Neuabo!
pharma-kritik abonnieren
-
Jahrgang 45 / 2023
Jahrgang 44 / 2022
Jahrgang 43 / 2021
Jahrgang 42 / 2020
Jahrgang 41 / 2019
Jahrgang 40 / 2018
Jahrgang 39 / 2017
Jahrgang 38 / 2016
Jahrgang 37 / 2015
Jahrgang 36 / 2014
Jahrgang 35 / 2013
Jahrgang 34 / 2012
Jahrgang 33 / 2011
Jahrgang 32 / 2010
Jahrgang 31 / 2009
Jahrgang 30 / 2008
Jahrgang 29 / 2007
Jahrgang 28 / 2006
Jahrgang 27 / 2005
Jahrgang 26 / 2004
Jahrgang 25 / 2003
Jahrgang 24 / 2002
Jahrgang 23 / 2001
Jahrgang 22 / 2000
Jahrgang 21 / 1999
Jahrgang 20 / 1998
Jahrgang 19 / 1997
Jahrgang 18 / 1996
Jahrgang 17 / 1995
Jahrgang 16 / 1994
Jahrgang 15 / 1993
Jahrgang 14 / 1992
Jahrgang 13 / 1991
Jahrgang 12 / 1990
Jahrgang 11 / 1989
Jahrgang 10 / 1988
Kennen Sie "100 wichtige Medikamente" schon?
Die Liste der 100 Medikamente sehen Sie auf der Startseite von 100 Medikamente.